不整脈
不整脈
「先生、動いてもいないのに、胸がドキドキします」
「最近脈が飛ぶし、なんか気になって気持ち悪いです。」
といった症状で当院にお越しいただいたり
「検診で不整脈と言われました」
「心電図がおかしいといわれて来ました」といった心電図異常で、当院にも多くお越しいただいています。これらは、当然不整脈の可能性があります。
つまり、不整脈というものは多彩な症状で受診されますし、不整脈と一概にいっても、さまざまな種類の病気が存在します。また、仮に不整脈であったとしても治療の必要がないものや、経過観察で良いものも多々あるのです。
今回は不整脈について、お話していきたいと思います。
不整脈の概念は、実は16世紀ころからと言われていますが、実際は心電図が登場してからではないかと考えられています。心電図は19世紀からあったのですが、心臓に直接当てないと測ることができなかったため実用化することは難しいとされていました。
しかし、1895年にオランダのアイントーヴェン先生が心電図を改良し、体の外から測定できることを発見し、注目されるようになりました。
その後さらに改良、実用化し、1924年にはノーベル賞を受賞されています。その後、さまざまな先生方により数多くの研究がされ現在に至ります。
さて本題に戻りますが、不整脈を大きく分類すると、以下の3つになります。
いずれも、共通して言えることは、心臓の電気信号の異常になります。
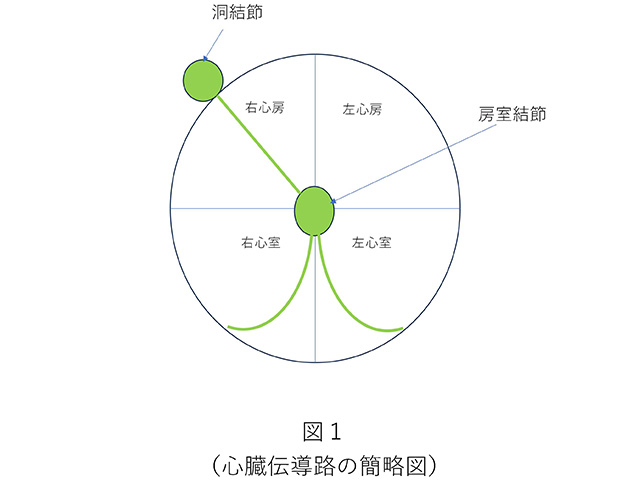
心臓は、心電図といわれるように、電気が伝わることで動いています。簡単な図にすると図1の緑線に示すように心臓の中に電気信号が伝わる伝導路があります。この電気信号が伝わることで心臓は心房→心室の順に収縮します。
その電気信号ですが、最初に命令する場所は、わずか2㎝、幅0.5㎝程度の洞結節という場所になります。
そこから電気信号がだされ、心房に伝わり、さらに房室結節という場所を通り、心室に信号が伝わります。そのため、脈が遅くなる不整脈は、これらのどこかの場所がいたんでいることになります。
例えば
といったように、いたんだ場所によって、これらの病気がついています。
基本的に伝導路がいたんでいるため、根本的治療はむずかしく、特効薬はありません。ただし症状(失神やふらつき、めまい等)がなければ、経過観察できる場合が多いです。
逆に、症状のある場合は、心臓ペースメーカー治療が必要となることもあります。
心臓ペースメーカーといえば、手術をして植え込むイメージを皆さんお持ちかと思われますが、年々医学は進歩してきており、ここ数年では皮膚を切らずに、足の静脈からカテーテルで挿入することも、場合によっては可能にもなってきています。
二つ目の、脈が速くなる場合ですが、どこかで以上興奮する場合や、違った(余分な)伝導路ができる場合になります。以下のように一般的に頻拍や細動と名がつく病気が多いです。
心房の中で異常な興奮を起こし、脈が速くなります
心室の中で異常な興奮を起こし、脈が速くなります
心房の中で異常な興奮がおこり、脈が速くなり、心房が異常な動きになります
脈が速くなる不整脈で、一番患者様が多いのは、心房細動と呼ばれる不整脈です。心房細動の方は日本で100万人程度とも言われ、加齢とともに発症する患者様は増加していきます。
この不整脈が起こりやすい原因となるものとしては、飲酒や肥満等が挙げられます。また、高血圧による心疾患や弁膜症等により誘発されることも多々あります。
心房細動の機序ですが、後でお話ししますが期外収縮をきっかけに、心房の中を約350回/分で異常興奮することになります。
脈が速すぎるため心房がまともに収縮できず、けいれんしているような動きになり、心房の中の血流がうっ滞してしまうため、血液がよどんでしまい、血栓ができる可能性があります。
そして血栓が、全身に飛んでしまうと様々な塞栓症を起こします。代表的なものとして、脳梗塞、心筋梗塞、急性下肢動脈塞栓症などです。
これら塞栓症を予防するために、血液をサラサラにさせるお薬(古くは®ワーファリン、最近ではDOAC(Direct Oral Anti⁻Coagulants:直接経口抗凝固薬:®リクシアナ、®エリキュースなど)と呼ばれるものです)があります。
私が研修医であった約20年前にはワーファリンしかなかったのですが、このお薬は、有効血液濃度があり、効きすぎると出血したり、効いていなければ、塞栓症の予防にならなかったりします。
また、抗生剤を服用したりすると効果が強くなったり、みなさん一度は、お聞きになったりしたこともあるかもしれませんが、納豆を食べるとワーファリンの効果が弱くなるため食べてはいけないというものでした。
そのため、定期的に、容量調節が必要なお薬とされ、効果をみるために外来で一か月に一度は採血を行う必要がありました。また、受け持ちの患者さんの血が止まらなくて、難儀したことも多々ありました。
しかし2011年に初めてのDOAC(®プラザキサ)が登場しました。DOACは採血での経過観察が不要であり、以後多くのお薬が登場しきました。
DOACによりかなりの塞栓症の予防や、出血リスクの軽減となり、循環器が専門医でない先生方も使用することが容易となり現在では、非常に多く使用されるようになってきています。
さらに、私も一時従事しておりましたが、カテーテルアブレーションという心臓を電気でやけどさせて興奮している部位を焼灼したり、隔離したりするという治療も登場し、これは、心房細動自体を起こらなくする治療です。
最近では、その安全性や成功率も上昇してきています。ただし、成功しやすいかどうかは、さまざまな要件がありますので、一度適応について循環器内科の先生にご相談いただけましたらと思います。
一般的な適応としては、心房細動の初期の方(初期の方は心房細動と正常洞調律を繰り返す)で動悸症状が強い方、一度先述した塞栓症を起こされた方、心不全で入院既往がある方などが、積極的にカテーテルアブレーション治療を行ったほうが良いとされています。当院でもそういった患者さんはカテーテルアブレーション治療ができる施設に紹介するようにしています。
また、カテーテルアブレーション治療にもいろいろな不整脈に適応があり、心房粗動やWPW症候群という不整脈では、ほぼ根治することが可能とされています。
そういった不整脈と指摘された方や、可能性があるといわれた方は、一度ご相談いただけましたらと思います。
三つ目の期外収縮は、漢字のよみの通り、期外(予定していないとき)に収縮が、起こるというものです。一般的な症状としては、脈欠滞(脈が飛ぶ)が多いです。
種類としては、上室性期外収縮(心房から出ている期外収縮)、心室性期外収縮(心室からでている期外収縮)の2つがあります。
期外収縮は、正常の方においても、一日に数十回は起こるといわれており、検診での指摘が即異常というわけでは決してないです。
これらを精査するためには、長時間心電図(24時間心電図:ホルター心電図等)の検査をさせていただき、どの程度期外収縮がおきているのかを調べることになります。
もし回数が多い場合でしたら、なぜ多く期外収縮が起こるのか原因を調べるために、心臓のエコー検査で心臓の動きや弁膜症の有無を調べたりします。
これらの検査結果を行ったうえで、総合的にどういった治療が良いのか検討することになります。
治療としては、抗不整脈薬の治療を検討することもありますし、程度があまりにも多い場合や根治希望の場合は、先ほど記載したカテーテルアブレーション治療を選択する場合もあります。
ただし、不整脈の投薬は、逆に不整脈を引き起こす可能性があるものも存在するため、一度循環器内科で相談されたほうが無難と思います。
ここまで、色々と不整脈について述べてきたのですが。。。実は不整脈の原因は、必ずしも心臓がすべてというわけではないということも最後にお話ししたいと思います。
特に関連する臓器としては、甲状腺や肺といった臓器が影響するといわれています。例えば、甲状腺機能亢進症(バセドウ病等)になると心房細動を併発することが多くなります。
逆に機能低下症では、脈がゆっくりになったり、体がむくんだりします。ほかには、慢性閉塞性肺疾患(COPD)では心房細動を引き起こすこともあり、その機序も徐々にですが解明されてきています。
これら以外の疾患(副腎の病気等)でも、心房細動をはじめ不整脈の原因となることが分かっています。
これらの点を踏まえ、当院では、若年(特に女性)での心房細動の場合には甲状腺機能の確認を、喫煙歴の長い方では呼吸機能検査も併せて行うように当院では心がけています。根本を治すことで、不整脈の予防につながることにもなります。
色々とお話いたしましたが、動悸が気になる、脈が飛ぶことを自覚するという方、不整脈の治療はもちろんその原因精査を希望される方は、一度当院でお気軽にご相談いただけたらと思います。
TOP